Нарушения сна в период пандемии СOVID-19: специфика, психологическое обследование и психотерапия
МЕНЮ
Главная страница
Поиск
Регистрация на сайте
Помощь проекту
Архив новостей
ТЕМЫ
Новости ИИ
Городские сумасшедшие
ИИ в медицине
ИИ проекты
Искусственные нейросети
Искусственный интеллект
Слежка за людьми
Угроза ИИ
Компьютерные науки
Машинное обуч. (Ошибки)
Машинное обучение
Машинный перевод
Нейронные сети начинающим
Психология ИИ
Реализация ИИ
Реализация нейросетей
Создание беспилотных авто
Трезво про ИИ
Философия ИИ
Генетические алгоритмы
Капсульные нейросети
Основы нейронных сетей
Распознавание лиц
Распознавание образов
Распознавание речи
Творчество ИИ
Техническое зрение
Чат-боты
Авторизация
2021-11-15 19:35

Нарушения сна в период пандемии СOVID-19: специфика, психологическое обследование и психотерапия
На фоне глобальной пандемии COVID-19 (SARS-CoV-2) наблюдается распространение нарушений сна среди различных возрастных групп населения, что представляет собой серьезный вызов для специалистов в области психического здоровья [27].
Распространенность нарушений сна широко варьируется: от 2,3% до 76,6% [24]. По сей день открытым является вопрос о связи между коронавирусом и нарушениями сна (рис. 1), поскольку эти отношения в клинической практике не всегда вписываются в логику причинно-следственных связей, а говорят о механизме последействия, когда следствие выбирает причины [13].
Cон — это фундаментальный феномен центральной нервной системы (ЦНС), который регулируется сложными взаимодействиями между нейромедиаторами, иммунологически активными пептидами и гормонами [6; 8]. Сон играет важную роль в регуляции клеточных процессов, а также гуморального иммунитета, и недосыпание может снизить иммунный ответ. У людей с ПЦР-подтвержденной инфекцией COVID-19 (рис. 1) уменьшается продолжительность сна во время инкубации и увеличивается во время симптоматической фазы, что получило название ковид-ассоциированные нарушения сна (COVID-19-associated sleep disorders [2]). При получении эффективного лечения наблюдается быстрое возвращение к исходной продолжительности сна [10]. Разные инфекции имеют разный эффект на психическое состояние и на сон человека: это нарушения сна, вызванные вирусной нагрузкой (sleep disorders with potential viral association). Например, некоторые из них усиливают, а другие уменьшают сон за счет различных воздействий на иммунную систему [15].
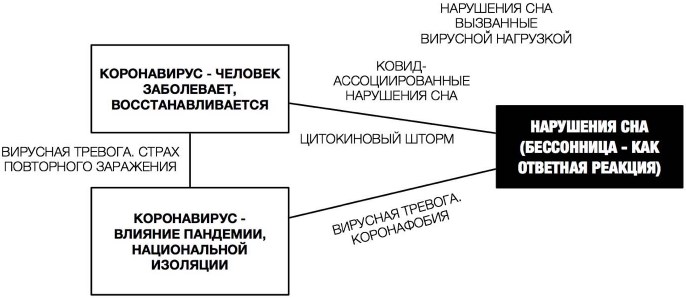
Основными нарушениями сна у людей, заболевших коронавирусом, являются бессонница (пресомнические нарушения) и синдром беспокойных ног. Это может быть непосредственно связано с инфекцией, гипоксией, психическим состоянием [2]. Согласно Е. Ибарра-Соронадо и соавт., изменения во сне во время инфекции являются компонентом реакции острой фазы, способствующей выздоровлению во время болезни, через механизмы, включающие цитокины и интерлейкины. Вирус может достигать ЦНС через носовые, а также гематогенные маршруты. Последующая секреция этих иммунологических медиаторов сопровождается реакциями со стороны нервной и эндокринной систем [5; 15; 20].
Цитокиновый шторм, являющийся иммунной реакцией при COVID-19, приводит к воспалению и повреждению ЦНС. Вирус SARS-CoV-2 преимущественно поражает префронтальную кору, базальные ганглии, гипоталамус, то есть те области, которые участвуют в регуляции сна [6].
Плохое качество сна, более длительная латентность сна (трудности засыпания), беспокойный, неглубокий сон с обильными сновидениями и кошмарами являются центральными симптомами бессонницы, которые наблюдаются во время острой респираторной инфекции и связаны с иммунными процессами, которые способствуют патологическим формам нарушения сна. Возможно, что высокую распространенность нарушений сна, замеченную во время пандемии, можно отнести к бессимптомному инфицированию вирусом, что требует дальнейшего исследования [2].
В реабилитационный период после перенесенного пациентом коронавируса также наблюдаются симптомы бессонницы, которые могут быть вызваны тревогой ожидания рецидива, тахикардиальными проявлениями.
Однако клинический опыт показал, что, несмотря на снижение у пациентов системного воспаления и гипоксемии, сон оставался нарушенным даже после выздоровления от коронавируса. Отметим, что нет связи между заболеваемостью, смертностью от коронавируса и бессонницей, плохим качеством сна [10; 13; 22; 26].
Следует учитывать, что сама ситуация пандемии COVID-19 как таковая вызвала значительный стресс (рис. 1), коронафобию и беспокойство по поводу здоровья, социальной изолированности, изменений в занятости, финансах, а также проблемы совмещения работы и семейных обязанностей, адаптации к новому ритму жизни. Такое крупное стрессовое жизненное событие при определенных психологических особенностях человека (например, высоком нейротизме) может привести к нарушению сна и циркадных ритмов, что помешает гибко адаптироваться к кризису и увеличит неуверенность в будущем [2]. В то время как сон подавляет активность гипоталамо-гипофизарно-надпочечниковой оси (ось реакции на стресс), которая опосредует несколько аспектов реакций на большинство стрессов, некоторые стрессоры и психологические факторы подавляют сон и увеличивают время бодрствования за счет создания когнитивного (поток мыслей «а вдруг...», «если..., то») и поведенческого (перестраховочное поведение, суетливость, поисковое поведение для улучшения сна) гипервозбуждения [22].
Показано, что комбинированная терапия, включающая в себя соматотропную терапию, психофармакотерапию (по необходимости) и когнитивно-поведенческую терапию инсомнии (cognitive behavioral therapy for insomnia, CBT-I, далее КПТ-И), восстанавливала нормальный режим сна, улучшала общее состояние у пациентов с ПЦР-инфекцией COVID-19 [2].
Несмотря на имеющуюся распространенность нарушений сна, было определено ограниченное количество вмешательств для решения этой проблемы. Ранняя диагностика нарушения сна и адекватное лечение имеют решающее значение для предотвращения дальнейшего ухудшения состояния. Научно обоснованные фармакологические и психологические вмешательства имеют первостепенное значение для лечения нарушений сна в период пандемии COVID-19. В связи с этим целью данной работы является исследование психологических факторов, влияющих на COVID-сомнии, с возможностью ее лечения.
Реактивность сна предполагает, что люди по-разному реагируют на стрессовые, неопределенные ситуации вызова, а также на протекание заболевания. Например, по сей день идет спор, почему люди пожилого возраста (65+) более восприимчивы к заражению инфекцией SARS-CoV-2. Ряд авторов считает, что ухудшение сна среди людей пожилого возраста связано с изменениями в циркадной сети, сокращением амплитуды ритма мелатонина, который обладает противовоспалительным, антиоксидантным и иммунорегуляторным свойствами, что может повышать восприимчивость к инфекциям [7]. Во время пандемии коронавируса наблюдался высокий уровень распространенности тревожного спектра расстройств, раздражительности, соматоформных расстройств, депрессий и нарушений сна (бессонницы). Нарушения сна во время пандемии COVID-19 принято называть феноменом СOVID-cомнии (COVID-somnia [22]) как эвфемизм для облегчения понимания, который включает в себя целый спектр изменений во сне (рис. 2).
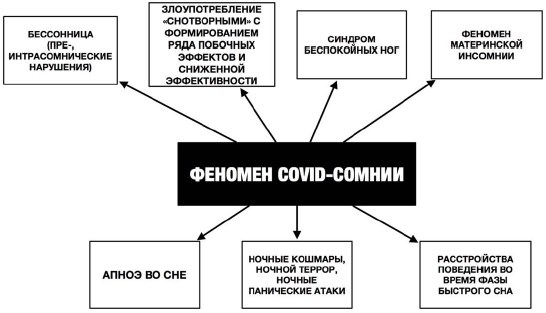
Проявления феномена COVID-cомнии.
Были выделены целые кластеры симптомов, которые названы как связанные с пандемией стрессовые расстройства (pandemic-related stress disorder): тревожный спектр расстройств, депрессии, нарушения сна, расстройства пищевого поведения (эмоциональный голод), злоупотребление алкоголем [2]. Распространенность данного расстройства в период COVID-19 — 25–40%. У женщин наблюдался более высокий уровень тревожности, связанной с пандемией, что также согласуется с более высокой распространенностью тревожных расстройств (и соответствующих факторов уязвимости) у женщин. Люди среднего возраста (30–59 лет) сообщали о более сильной тревоге, связанной с пандемией COVID-19, возможно, потому, что эта возрастная группа сталкивается с большими семейными и рабочими проблемами (например, финансовый стресс) [9]. Другой проблемой является тревога возращения пандемии и вирусной угрозы, которая существенно влияет на бессонницу. Показано, что тревога, связанная с коронавирусом, значительно связана с повышенными суицидальными идеями и симптомами бессонницы [17]. Тяжесть бессонницы независимо связана с повышенной суицидальностью у людей в период пандемии COVID-19. Наличие суицидальных мыслей с разработкой идей страдания («сколько можно это терпеть...») сильнее предсказывает серьезность бессонницы, чем опасения, связанные с коронавирусом. На рис. 3 показана модель, которая предполагает, что наличие ковид-ассоциированной тревоги и суицидального мышления влияет на сон.
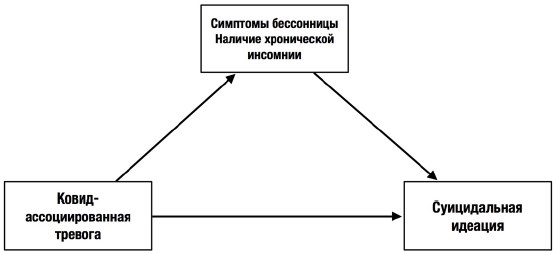
с суицидальными идеациями (по Д. Виллиаму и соавт. [20])
Тревога, вызванная пандемией коронавируса, связана с повышенными суицидальными идеями, и эта ассоциация объясняется участием нарушений сна. Наличие изоляции, восприятие ситуации как стрессовой, специфические фобии, экономическая неопределенность могут привести к проблемам со сном и психическим здоровьем, что потенциально усиливает риски появления суицидальных идеаций [20].
Нами было проведено исследование, в котором приняли участие 920 участников социальной сети Instagram (75,3% женщин и 24,8% мужчин в возрастном диапазоне 18–37 лет), которых просили заполнить диагностические шкалы (онлайн) после 10 дней национальной изоляции в г. Москве (516 человек) и г. Санкт-Петербурге (404 человек).
Методики исследования:
Инструкция: как часто вы испытывали следующие проявления за последние 2 недели?
.jpg)
До 9 баллов оптимальные значения, выше — наличие дисфункциональной тревоги. Повышенные показатели по данной шкале связаны с диагнозом «коронавирус», наличием тревожного спектра расстройств, депрессии (чувство безнадежности, суицидальные идеи), злоупотреблением алкоголем.
Дополнительно в форме анкеты участникам исследования задавались вопросы, касающиеся негативного отношения к коронавирусу, а также вопросы выясняющие, заразили ли они кто-то из близких.
Результаты. Показано, что у 55% участников наблюдались выраженные нарушения сна в форме пресомнических нарушений. Симптомы бессонницы были значительно выше у женщин (14,8; SD=4,28), чем у мужчин (10,18; SD=3,11), t(2319)=-729, p ? 0,001. Жители г. Москвы (14,27; SD=4,26 набрали больше баллов по выраженности бессонницы, чем жители Санкт-Петербурга (12,1; SD=3,23).
Те, кто ответил «я не знаю» на вопрос о том, заразились ли они коронавирусом, набирали значительно высокие баллы по бессоннице (14,25, SD = 4,11), F(2,281)=11,27, p ? 0,001), чем те, кто ответил «да» или нет». То же самое наблюдалось при ответе на вопрос, заразился ли коронавирусом кто-то из близких (14,10; SD 4,23; F(2,213)=11,21; p ? 0,001). Для прогнозирования выраженности cимптомов бессонницы была проведена множественная линейная регрессия на основе значимости положительной корреляции независимых переменных. Было найдено важное уравнение F (4,2192) = 310,72, p ? 0,001, R2=0,383. Прогнозируемая бессонница (3,12, рис. 4) во время пандемии COVID-19 складывается из + 0,728 (толерантность к неопределенности) + 0,619 (ковид-ассоциированная тревога) + 0,471 (чувство одиночества) + 1,338 (симптомы изменений в психическом здоровье).
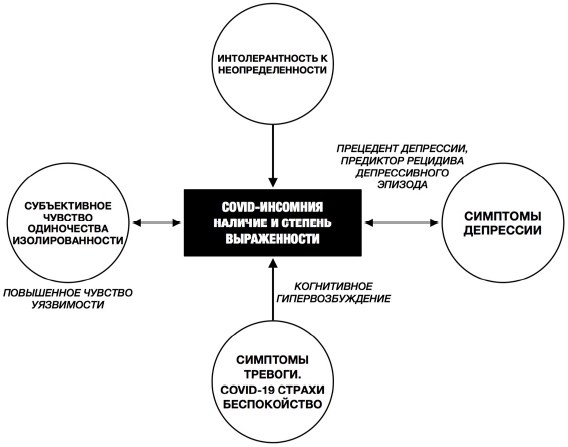
Обсуждение результатов. Нами показано, что женщины более склонны к изменению во сне во время пандемии, и этот вывод совместим с зарубежными данными, показывающими, что женщины более склонны к расстройствам, связанным со стрессом, таким как ПТСР и тревожный спектр расстройств (см. [3; 20]). Тревожные руминации, вызывающие когнитивное возбуждение, неприятные физические реакции также влияют на пресомнические нарушения. Это соответствует данным [18] и также может объяснить высокие баллы по шкале оценки инсомнии у тех, кто отвечал «я не знаю» на вопрос о том, заразились ли вирусом они или кто-то из близких, поскольку этот ответ предполагает неопределенность. Показано, что беспокойство по поводу заражения коронавирусом также связанно с бессонницей. Наличие тревоги ожидания вызывает когнитивное возбуждение и поэтому влияет на способность спать. Субъективное чувство одиночества также связано с симптомами бессонницы. Есть исследование наших зарубежных коллег о двунаправленной связи между одиночеством и бессонницей (см. [18]). Одиночество может вызывать усиление чувства уязвимости, отсюда когнитивное и поведенческое гипервозбуждение, тревожный и поверхностный сон. Наоборот, плохой сон усиливает разочарование, связанное с чувством изоляции, и может мешать контакту с другими людьми, например из-за нарушенного графика сна — бодрствования [12]. Наше исследование показало связь между симптомами депрессии и сном. Это хорошо описанный в ряде исследований феномен, поскольку бессонница считается важным прецедентом депрессии, а также предиктором рецидива депрессивного эпизода. Моноамины, воспалительные маркеры, генетические факторы, нарушение регуляции циркадных ритмов могут быть вовлечены в патофизиологию сна [25; 27].
Отметим данные зарубежных коллег по другим психологическим факторам, влияющим на феномен COVID-сомнии. В ряде исследований показано, что уровень образования также был связан с нарушениями сна, но был неясен конкретный образовательный статус. Было обнаружено, что как высшее образование, так и образование на уровне средней школы влияют на качество сна. Это может быть связано с тем, что образованные люди или студенты могут иметь академические и профессиональные факторы стресса, которые могли повлиять на их психическое здоровье и условия сна [8; 9]. Кроме того, было обнаружено, что социальная поддержка играет решающую роль в состоянии сна и связанных с ним расстройствах. Отсутствие социальной поддержки, поддержки со стороны семьи, одиночество и изоляция были связаны с более высоким риском нарушений сна.
Медицинские работники, особенно те, которые работают в условиях непосредственной опасности заражения, подвергаются высокому риску бессонницы во время пандемии COVID-19. Повышенная нагрузка, посменная работа, страх заразиться вирусом были значительными факторами риска среди медработников. Это могло привести к более высокому психосоциальному стрессу и эмоциональному выгоранию, что может быть связано с нарушениями сна [14].
Нарушения сна при COVID-19 могут быть вызваны следующими факторами [11; 19; 21; 23; 26]:
В нынешних условиях мы рекомендуем специалистам в области психического здоровья регулярно проверять наличие изменений в психическом здоровье у пациентов заболевших, перенесших коронавирус, а также тех, у кого присутствует страх заразиться.
На рис. 5 представлен алгоритм скрининг-оценки психического состояния пациента в период пандемии COVID-19.
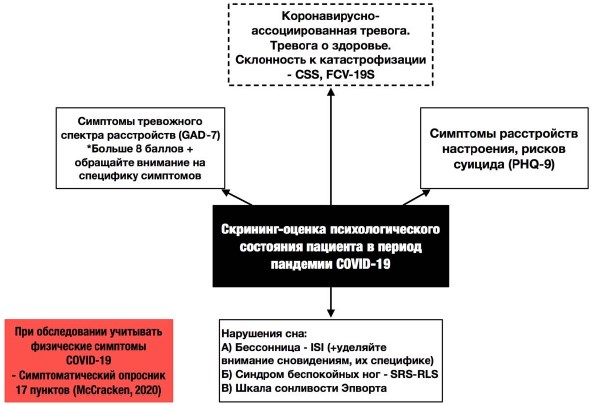
При обследовании важно учитывать наличие у пациента ранее перенесенных изменений в психическом здоровье (тревожный спектр расстройств, депрессии), так как фон факторов уязвимости, в том числе плохое общее состояние здоровья, вносит существенный вклад в риски развития нарушений сна, тревоги и депрессии. Ранее существовавшая тревога за здоровье у пациента может быть предрасполагающим фактором риска повышенной тревожности во время пандемии и инсомнии [5].
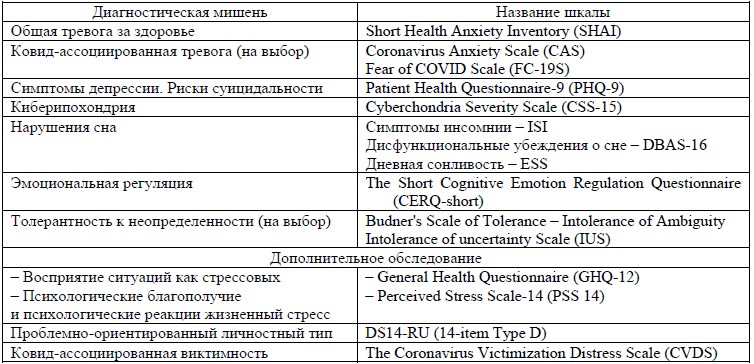
В связи с этим при обследовании психического состояния пациента рекомендуется применять Short Health Anxiety Inventory (SHAI). Также следует уделять внимание киберипохондрическим проявлениям пациента и обследовать их с помощью Cyberchondria Severity Scale (CSS-15). Когда тревога за здоровье и высокая киберипохондрия сочетаются, вирусная тревога является выраженной, что существенно влияет на качество жизни пациента. Показано, что чем сильнее киберипохондрия, тем выше тревога за здоровье и симптомы бессонницы. В табл. 2 представлена предложенная нами специфика проведения психологического обследования феномена COVID-сомнии.
Протоколы когнитивно-поведенческой терапии инсомнии (КПТ-И) являются эффективным методом лечения бессонницы, способным вызывать клинически значимый эффект без побочных проявлений, в отличие от психофармакотерапии [1]. Применение данных психотерапевтических протоколов оказывает влияние на эффективность, качество сна, латентность начала сна, а также снижает тяжесть инсомнии, пробуждения после наступления сна и количество пробуждений [9; 28]. Более того, полная экономическая оценка КПТ COVID-сомнии у взрослого населения показала, что она была более безопасной по сравнению с фармакотерапией или отсутствием лечения.
В основе психотерапевтической тактики лечения COVID-инсомнии лежит когнитивно-поведенческая модель тревоги за здоровье и ипохондрии [4], которая предполагает, что телесные ощущения или доброкачественные симптомы (учащенное сердцебиение, ощущение нехватки воздуха, прилив жара к лицу и др.) интерпретируются человеком как ухудшение и признаки серьезного заболевания (например, коронавируса), которое может привести к тревоге за здоровье и впоследствии к увеличению дискомфортных телесных ощущений, снижению доверия к собственному телу, его нормальным проявлениям. Телесные ощущения, их восприятие и интерпретация могут существенно зависеть от инициирующих событий (например, сообщений СМИ, физиологического возбуждения, то есть пребывания в состоянии гипербдительности с постоянным сканированием телесных сенсаций). Порочный круг телесных ощущений, когнитивных процессов оценки ситуации и тревоги может с большей вероятностью возникать в случае определенных предрасполагающих факторов (например, личностной, социальной тревожности) и может поддерживаться перестраховочным или проблемно-ориентированным поведением (например, поведением, направленным на обеспечение безопасности, таким как интернет-исследования в социальных сетях или онлайн-консультации у врачей, сдача анализов). Что касается процессов интерпретации ситуации, телесных проявлений и атрибуции, то во время вспышки коронавируса более вероятно, что телесные ощущения или симптомы интерпретируются в соответствии с этим контекстом (например, «я дышу как-то не так, возможно, я заражен коронавирусом», «у меня диарея, это первый признак, что у меня коронавирус»). В связи с этим основной тактикой когнитивно-поведенческой терапии является разрыв данного порочного круга. Однако следует учитывать, что вирусную тревогу поддерживают следующие дезадаптивные стили обработки информации как со стороны внешних, так и внутренних ощущений: черно-белое мышление, негативный фильтр и катастрофизация. Чрезмерный негативный информационный поиск во время пандемии COVID-19 был связан с повышением тревожности. Наличие искаженного понимания пандемии, коронавируса, его симптомов и тактики лечения усиливало как киберипохондрическое поведение, так и риски развития генерализованного тревожного расстройства.
Показано, что оптимальная информированность пациента о коронавирусе и пандемии с минимизацией мифов оказывает буферное и благотворное влияние на эмоциональное состояние и минимизирует склонность к чрезмерному обременительному болезнь-ориентированному поведению. Вирусная тревога может быть низкой, когда пациент хорошо информирован об обстановке, у него сформирована внутренняя картина здоровья и болезни, он использует адаптивные стратегии регуляции эмоции (принятие, положительная перефокусировка, положительная переоценка, переориентация на гибкое планирование), выявить которые можно с помощью Short Cognitive Emotion Regulation Questionnaire (см. табл. 1).
Е. М. Андерсоном был предложен протокол краткосрочной дистанционной когнитивно-поведенческой терапии тревоги, связанной с пандемией СOVID-19 (Brief Online-delivered Cognitive-behavioral Intervention for Dysfunctional Worry Related to the Covid-19 Pandemic) [4].
Целью данного протокола является воздействие на вирусную тревогу пациента за счет минимизации дисфункциональных стратегий регуляции эмоций (руминация, катастрофизация, тревога за здоровье) и замена их более гибкими (принятие и ответственность, чувство оптимальной информированности, положительная временная перспектива будущего, декатастрофизация) [4]. В табл. 3 нами представлены основные когнитивно-поведенческие стратегии по минимизации связанного с пандемией стрессового расстройства (скачать в формате pdf — таблица 3. Когнитивно-поведенческие стратегии для минимизации феномена COVID-сомнии).
1. По сей день открытым является вопрос о связи между коронавирусом и нарушениями сна. Если человек заболевает, восстанавливается после COVID-19, то могут наблюдаться ковид-ассоциированные нарушения сна (хроническая бессонница, синдром беспокойных ног). Перенесенный коронавирус может вызывать тревожный спектр расстройств, тревогу ожидания повторного заражения, что приводит к хронической бессоннице. Также сама пандемия COVID-19 при определенных психологических особенностях человека (например, высоком нейротизме, склонности к катастрофизирующему стилю мышления) также может привести к нарушению сна и циркадных ритмов, что помешает гибко адаптироваться человеку к кризису и увеличит неуверенность в будущем.
2. Феномен COVID-сомнии включает в себя целый спектр изменений во сне: бессонница (преинтрасомнические нарушения), синдром беспокойных ног, апноэ во сне, ночные кошмары, ночной террор, ночные панические атаки, материнская инсомния и расстройства поведения во время фазы быстрого сна.
3. К факторам, влияющим на нарушения сна в период пандемии COVID-19, относят изменения в толерантности к неопределенности, ковид-ассоциированную тревогу, субъективное чувство одиночества, симптомы тревоги, депрессии. Показано, что женщины более склонны к изменению во сне во время пандемии.
4. Психологическое обследование нарушений сна включает в себя оценку симптомов инсомнии (ISI) и дневной сонливости (ESS), дисфункциональные убеждения о сне (DBAS-16). Cледует уделять внимание оценке общей тревоги о здоровье, ковид-ассоциированной тревоги, симптомов депрессии с учетом риском суицидальности, киберипохондрическим проявлениям, толерантности к неопределенности и изменениям в эмоциональной регуляции. Дополнительно обследуется специфика восприятия ситуаций пациентов как стрессовых, наличие проблемно-ориентированного личностного типа и ковид-ассоциированной виктимности.
5. При ковид-ассоциированных нарушениях сна (хроническая инсомния, синдром беспокойных ног), коронафобии, сопровождающейся эпизодами бессонницы, рекомендуется применять протокол краткосрочной дистанционной когнитивно-поведенческой терапии тревоги, связанной с пандемией СOVID-19 Е.М. Андерсона. Уделять внимание киберипохондрическим проявлениям пациента с минимизацией чрезмерного негативного информационного поиска.
Источник: Мелехин А.И. Нарушения сна в период пандемии СOVID-19: специфика, психологическое обследование и психотерапия // Вестник Удмуртского университета. Серия Философия. Психология. Педагогика. 2021. Том 31. №1. C. 27–38. DOI: 10.35634/2412-9550-2021-31-1-27-38
Источник: www.psy.su